BAB 1
PENDAHULUAN
1.1 Latar BelakangPreeklampsia adalah keadaan peningkatan tekanan darah yang timbul setelah usia kehamilan mencapai 20 minggu yang disertai dengan adanya oedema dan protein dalam urin. Pre eklampsia diperkirakan secara luas menyerang 3 - 5% kehamilan (Roberts & Cooper, 2001) atau satu dari sepuluh kehamilan (APEC, 2005a) dengan insiden preeklampsia berat mencapai 4% (Nelson Piercy, 2002). Sampai saat ini, menurut WHO, penyebab kematian ibu terbanyak adalah pre-eklamsia-eklamsia (28.76%), perdarahan (22.42%), infeksi (3.54%) dsb. Pada tahun 2008 ditemukan 4.940 (9,5%) kasus preeklampsia/eklampsia di Propinsi Jawa Timur dan 397 (12,3%) di Kota Surabaya (Laporan LB3 KIA Sie KIB Dinas Kesehatan Propinsi Jawa Timur, 2009).
Penyebab pre eklampsia saat ini masih belum jelas, banyak faktor yang diduga menyebabkan terjadinya preeklampsia, antara lain usia, paritas, kelainan vaskular plasenta, kelainan imunologik, genetik, defisiensi kalsium dan psikologi ibu seperti cemas, stress, panik hingga depresi, tapi pada penderita yang meninggal karena preeklamsia terdapat perubahan yang khas pada organ-organ dalam. (Cunningham,2003)
PEB dapat dicegah dengan penanganan yang adekuat, yaitu dengan penatalaksanaan yang tepat, sesuai dengan kasusnya. Bidan harus meningkatkan pengetahuan dan ketrampilan dalam menangani ibu hamil dan bersalin dengan PEB, sehingga diharapkan dapat memberikan kontribusi dalam penurunan angka kematian ibu dan bayi. Pertolongan persalinan dengan tindakan memberikan dampak kesakitan pada ibu dan bayi. Persalinan tindakan pervaginam dengan ektraksi vakum dan forsep serta tindakan perabdminal dengan sectio caesarea, dapat meningkatkan bahaya robekan jalan lahir dan perdarahan pasca persalinan yang merupakan faktor penyebab kematian ibu (Cunningham et al., 2006). Oleh karena itu, bidan selaku petugas kesehatan di tempat pelayanan harus mampu memberikan asuhan yang tepat sehingga angka morbiditas dan mortalitas ibu dapat diminimalkan baik pada masa kehamilan, persalinan, dan nifas secara khusus dengan selalu meningkatkan pengetahuan, keterampilan, dan sikap dalam pelayanan kebidanan terhadap ibu dan anak.
1.2 Tujuan
1.2.1 Tujuan Umum
Mahasiswa mampu memberikan dan melaksanakan asuhan kebidanan pada ibu bersalin dengan PEB operatif dengan pendokumentasian dalam bentuk SOAP
1.2.2 Tujuan Khusus
1. Mahasiswa mampu menjelaskan konsep dasar PEB
2. Mahasiswa mampu menyusun konsaep dasar asuhan ibu bersalin dengan PEB
3. Mahasiswa mampu melaksanakan asuhan ibu bersalin dengan PEB
4. Mahasiswa mampu mendokumentasikan asuhan ibu bersalin dengan PEB
5. Mahasiswa mampu membuat pembahasan
BAB 2
TINJAUAN PUSTAKA
Preeklampsia ialah Sindroma spesifik kehamilan berupa berkurangnya perfusi organ akibat vasospasme dan aktivasi endotel. (Obstetri Williams, 2006)
Pre eklampsia adalah sindrom khas kehamilan berupa penurunan perfusi organ akibat vasospasme dan pengaktifan endotel (Leveno, 2009). Pre eklampsia adalah hipertensi yang timbul setelah 20 minggu kehamilan disertai dengan proteinuria (Angsar, 2008). Pre eklampsia merupakan salah satu klasifikasi dari hipertensi selama kehamilan.
Preeklampsia berat adalah suatu komplikasi kehamilan yang ditandai dengan timbulnya hipertensi >160/110 disertai protein urine dan atau edema, pada kehamilan 20 minggu atau lebih. (Agus Abadi, dkk 2008)
Preeklampsia Berat ialah preeklampsia dengan tekanan darah sistolik > 160 mmHg dan tekanan darah diastolik >110 mmHg disertai proteinuria lebih 5 g/ 24 jam. (Sarwono, 2009)
2.2 Faktor Predisposisi
Etiologi penyakit ini sampai saat ini masih belum diketahui dengan pasti. Banyak teori yang dikemukakan oleh para ahli yang mencoba menerangkan penyebabnya. Oleh karena itu, disebut “penyakit teori”. Terdapat banyak faktor risiko untuk terjadinya preeklampsia (hipertensi dalam kehamilan) yang dapat dikelompokkan sebagai berikut:
1. Usia
Usia yang berisiko terkena preeklampsia adalah yang berusia ≥ 35 tahun (Bobak, 2004). Pada usia 35 tahun atau lebih, dimana pada usia ini dinding arterinya telah menebal dan kaku karena proses arterosklerosis akibat endapan kalsium di dinding pembuluh darah arteri besar kehilangan kelenturannya dan menjadi kaku sehingga tidak dapat mengembang pada saat jantung memompa darah melalui arteri tersebut. Karena itu, darah pada setiap denyut jantung dipaksa untuk melalui pembuluh darah yang sempit dan menyebabkan naiknya tekanan darah yang merupakan salah satu gejala dari preeklampsia (Potter, 2005).
2. Paritas
Wanita nulipara memiliki risiko lebih besar (7 sampai 10 persen) jika dibandingkan dengan wanita multipara (Leveno, 2009). Preeklampsia seringkali terjadi pada kehamilan pertama, terutama pada ibu yang berusia belasan tahun. Catatan statistik menunjukkan dari seluruh insidensi dunia, dari 5%-8% pre-eklampsia dari semua kehamilan, terdapat 12% lebih dikarenakan oleh primigravida (Rozhikan, 2007). Selain itu, preeklampsia juga sering terjadi pada wanita yang hamil dengan pasangan baru. Menurut Robillard et al, (1994) dalam Fraser (2009), tingginya insiden penyakit hipertensi pada primigravida, menurunnya prevalensi setelah pajanan jangka panjang terhadap sperma paternal, menjadi data yang mendukung respon imun (Fraser, 2009).
3. Riwayat Preeklampsia sebelumnya
Ibu dengan riwayat preeklampsia terdahulu, 1/3 dari klien mengalami hipertensi (meskipun belum pasti preeklampsia) pada kehamilan berikutnya (Varney, 2007).
4. Riwayat keluarga pernah preeklampsia/eklampsia
Genotip ibu lebih menentukan terjadinya hipertensi dalam kehamilan. Telah terbukti bahwa pada ibu yang mengalami preeklampsia, 26% anak perempuannya akan mengalami preeklampsia pula, sedangkan hanya 8% anak menantu mengalami preeklampsia (Angsar, 2008).
5. Stress, Cemas dan Depresi
Meskipun dibeberapa teori tidak pernah disinggung kaitannya dengan kejadian preeklampsia, namun pada teori stres yang terjadi dalam waktu panjang dapat mengakibatkan gangguan seperti tekanan darah. Ketika stres, sinyal otak memicu pelepasan berbagai bahan kimia alami pada otak, termasuk adrenalin dan kortisol. Tingginya bahan kimia tersebut dapat mengganggu ingatan dan menimbulkan risiko depresi yang sangat besar. Kortisol yang meningkat mengakibatkan pengeluaran angiotensin II dimana fungsi angiotensin II adalah meningkatkan efek saraf simpatis diantaranya : vasokonstriksi (penyempitan pembuluh darah), yang dapat menyebabkan tekanan darah meningkat dan hipertensi (Kostova et al. 2005). Kortisol yang meningkat juga dapat menyebabkan retensi natrium dan pembuangan kalium yang dapat menyebabkan edema, hipokalemia dan alkalosis metabolik. Depresi menghambat pelepasan norepinefrin, merangsang pelepasan serotonin, dopamin dan asetil kolin. Fungsi Dopamin sebagai neururotransmiter kerja cepat disekresikan oleh neuron-neuron yang berasal dari substansia nigra, neuron-neuron ini terutama berakhir pada regio striata ganglia basalis. Pengaruh dopamin biasanya sebagai inhibisi. Dopamin bersifat inhibisi pada beberapa area tapi juga eksitasi pada beberapa area. Sistem norepinefrin yang bersifat eksitasi menyebar ke setiap area otak, sementara serotonin dan dopamin terutama ke regio ganglia basalis dan sistem serotonin ke struktur garis tengah (midline). Serotonin disekresikan oleh nukleus yang berasal dari rafe medial batang otak dan berproyeksi disebagian besar daerah otak, khususnya yang menuju radiks dorsalis medula spinalis dan menuju hipotalamus. Serotonin bekerja sebagai bahan penghambat rasa sakit dalam medula spinalis, dan kerjanya di daerah sistem syaraf yang lebih tinggi diduga untuk membantu pengaturan kehendak seseorang, bahkan mungkin juga menyebabkan tidur. Serotonin berasal dari dekarboksilasi triptofan, merupakan vasokontriksi kuat dan perangsang kontraksi otak polos sehingga sering menyebabkan hipertensi (Haroes, 2009).
6. Mola Hidatidosa
Insiden faktor risikonya adalah 70 % dimana terutama pada usia gestasi 24 minggu (Varney, 2007).
7. Kehamilan Ganda dan Hidramnion
Kehamilan ganda adalah kehamilan yang mengandung lebih dari 1 janin (Datta, M, dkk, 2010). Hidramnion adalah keadaan dimana banyaknya air ketuban melebihi 2000 cc (Wiknjosastro, 2007). Pada kehamilan kembar dan hidramnion dengan distensi uterus yang berlebihan terjadi ketegangan otot rahim yang berlebihan dapat menyebabkan iskemia uteri. Iskemia utero plasenter akan menghasilkan radikal hidroksikal sehingga akan menyebabkan kerusakan sel endotel. Dan ini akan mengganggu metabolisme prostaglandin. Ini menyebabkan peningkatan tromboksan dan penurunan prostasiklin. Kondisi inilah yang menyebabkan vasodilatasi pembuluh darah dan akan mengakibatkan hipertensi. Kerusakan endotel pada ginjal akan menyebabkan proteinuria, sehingga dapat menyebabkan preeklampsia (Harker, 2001). Insidennya adalah sekitar 30 % (Varney, 2007).
8. Obesitas
Risiko terjadi preeklampsia lebih besar pada wanita dengan IMT (Indeks Massa Tubuh) yang tinggi dibandingkan yang rendah dan mengidentifikasi wanita yang peningkatan IMT 5-7 kg/m2 memiliki dua kali risiko lebih besar mengalami preeklampsia (O’Brien TE, 2003). IMT awal berguna sebagai prediktor hipertensi pada kehamilan, karena angka IMT biasanya lebih tinggi pada ibu yang menderita hipertensi (Masse at al, 1993 dalam Fraser, 2009)
Obesitas adalah kelebihan berat badan sebagai akibat dari penimbunan lemak tubuh yang berlebihan. Penimbunan lemak tubuh dapat menyebabkan penimbunan lemak di sepanjang pembuluh darah dan menyebabkan aliran darah kurang lancar. Penyempitan dan sumbatan lemak ini memacu jantung untuk memompa darah lebih kuat lagi, untuk memasok kebutuhan darah ke jaringan. Akibatnya tekanan darah meningkat, maka terjadi hipertensi. Dan hal tersebut merupakan salah satu gejala preeklampsia (Fraser, 2009).
9. Penyakit yang sudah ada sebelum hamil
(1) Hipertensi Kronik
Pada wanita hamil dengan hipertensi kronis yang memiliki resistensi terhadap angiotensin II. Angiotensin II mempengaruhi langsung sel endotel dengan membuatnya berkontraksi. Semua faktor ini dapat menimbulkan kebocoran sel antar endotel, sehingga melalui kebocoran tersebut, unsur-unsur pembentuk darah seperti trombosit dan fibrinogen tertimbun pada lapisan sub endotel. Perubahan vaskuler yang disertai dengan hipoksia pada jaringan setempat dan sekitarnya, diperkirakan menimbulkan perdarahan, nekrosis dan kelainan organ akhir lainnya yang sering dijumpai pada preeklampsia berat. Penyakit hipertensi kronik berperan dalam morbiditas dan mortalitas maternal dan neonatal. Dari seluruh ibu yang mengalami hipertensi selama hamil, setengah sampai sepertiganya didiagnosa mengalami preeklampsia (Bobak, 2004).
(2) Diabetes Mellitus
Salah satu pengaruh diabetes terhadap kehamilan, salah satunya adalah dapat menyebabkan preeklampsia – eklampsia. Selama trimester kedua dan ketiga, peningkatan kadar laktogen plasental, estrogen, progesteron, kortisol, prolaktin, dan insulin meningkatkan resistansi insulin melalui kerjanya sebagai suatu antagonis yaitu peningkatan produksi glukosa untuk memastikan suplai glukosa yang berlebihan untuk janin. Dan ini akan memperlambat kerja ginjal sehingga terjadi kerusakan sistem ginjal dan akan terjadi proteinuria dan peningkatan tekanan darah. Insiden faktor risiko ini mendekati 50% (Varney, 2007).
(3) Penyakit Ginjal
Penyakit ginjal dapat meningkatkan tekanan darah diantaranya stenosis arteri renalis, glomerulonefritis, pielonefritis, tumor ginjal, penyakit ginjal polikista, trauma pada ginjal. Ginjal bisa meningkatkan tekanan darah dengan menghasilkan enzim yang disebut renin, yang memicu pembentukan hormon angiotensin. Yang selanjutnya akan memicu pelepasan hormon aldosteron dan akibatnya pasokan friksi pembuluh darah. Sedangkan pada stenosis arteri renalis terjadi penyempitan arteri yang menuju salah satu pembuluh darah ginjal yang menyebabkan hipertensi. Kerusakan pada glomerulus akan menyebabkan proteinuria (Manuaba, 1998). Faktor risiko penyakit ginjal untuk preeklampsia – eklampsia adalah 25 % (Bobak, 2004).
2.3 Etiologi dan Patofisiologi
Penyebab hipertensi dalam kehamilan termasuk preeklampsia hingga kini belum diketahui dengan jelas. Banyak teori telah dikemukakan tentang terjadinya hipertensi dalam kehamilan, tetapi tidak ada satupun teori tersebut yang dianggap mutlak benar (Angsar, 2008). Berikut teori yang dikemukakan.
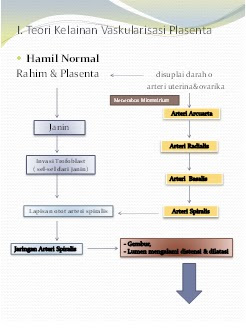
1. Teori kelainan vaskularisasi plasenta
Pada kehamilan normal, rahim dan plasenta mendapat aliran darah dari cabang-cabang arteri uterina dan ovarika. Kedua pembulih darah tersebut menembus miometrium berupa arteri arcuarta dan arteri arcuarta memberi cabang ateria radialis. Arteri radialis menembus endometrium menjadi arteri basalis, dan arteri basalis memberi cabang arteri spiralis. Diameter rata-rata arteri spiralis pada hamil normal : 500 mikron, sedang pada preeklampsia rata-rata 200 mikron. Pada hamil normal vasodilatasi lumen arteri spiralis dapat meningkatkan 10 kali aliran darah ke utero plasenta
Pada hamil normal dengan sebab yang belum jelas, terjadi invasi trofoblast (sel-sel dari janin) ke dalam lapisan otot arteri srteri spiralis, yang menimbulkan degenerasi lapisan otot tersebut, sehingga terjadi dilatasi arteri spiralis. Invasi trofoblast juga memasuki jaringan sekitar arteri spiralis, sehingga jaringan matriks menjadi gembur dan memudahkan lumen arteri spiralis mengalami distensi dan dilatasi. Distensi dan vasodilatasi lumen arteri spiralis ini, memberi dampak penurunan desakan darah, penurunan resistensi vaskuler, dan peningkatan aliran darah pada daerah utero plasenta. Akibatnya aliran darah ke janin cukup banyak dan perfusi jaringan juga meningkat sehingga dapat menjamin pertumbuhan janin dengan baik. Proses ini dinamakan “ remodelling arteri spiralis” ( Margaret A. 2009, dkk).
Manuaba (2007) menyatakan bahwa proses invasi pada lapisan desidua seharusnya berakhir pada trimester pertama, yaitu minggu ke-16 dengan perkiraan pembentukan plasenta telah sempurna. Namun invasi trofoblas terus berlangsung pada trimester kedua dan masuk ke dalam arteria miometrium, untuk menjaga pelebaran arteri sehingga kelangsungan aliran darah, nutrisi dan O2 tetap terjamin (Manuaba, 2007).
Pada kehamilan dengan preeklampsia/eklampsia terjadi kegagalan invasi trofoblas tahap kedua. Pathologic hallmark adalah suatu kegagalan total atau parsial dari fase kedua invasi trofoblas saat kehamilan 16-20 minggu kehamilan, hal ini pada kehamilan normal bertanggung jawab dalam invasi trofoblas ke lapisan otot arteri spiralis (Pangemanan, 2009). Keadaan ini dapat menerangkan bahwa preeklampsia-eklampsia baru akan terjadi mulai minggu ke-20 kehamilan. Menurut Madazli dkk (2000) dalam Cunningham (2005), besar kecilnya hambatan pada proses invasi trofoblas pada arteri spiralis memiliki korelasi positif dengan tingkat keparahan dari hipertensi. Diameter rata-rata arteri spiralis pada hamil normal adalah 500 mikron, sedangkan pada preeklampsia rata-rata 200 mikron. Pada hamil normal, vasodilatasi lumen arteri spiralis dapat meningkatkan 10 kali aliran darah ke uteroplasenta (Angsar, 2008).
Sebagai akibat terganggunya invasi trofoblas, lapisan otot arteri spiralis menjadi tetap kaku dan keras sehingga lumen arteri spiralis tidak memungkinkan mengalami distensi dan vasodilatasi. Akibatnya arteri spiralis relatif mengalami vasokonstriksi, dan terjadi kegagalan “remodeling arteri spiralis ”, resistensi pembuluh sistemik masih tinggi, sehingga aliran darah uteroplasenta menurun, dan terjadilah hipoksia dan iskemia plasenta. Efek dari hipoksia plasenta dipercaya dapat mengakibatkan pelepasan substansi yang toksik yang dapat menjelaskan patogenesis preeklampsia selanjutnya (Angsar, 2008).
2. Teori iskemia plasenta, radikal bebas, dan disfungsi endotel
Adanya kegagalan “remodeling arteri spiralis” menyebabkan hipoksia dan iskemia plasenta. Plasenta yang mengalami hipoksia dan iskemia akan menghasilkan oksidan/radikal bebas. Salah satu oksidan penting yang dihasilkan plasenta iskemia adalah radikal hidroksil yang sangat toksik, khususnya terhadap membran sel endotel pembuluh darah. Radikal hidroksil akan mengubah asam lemak tidak jenuh, yang banyak terdapat pada membran sel endotel, menjadi peroksida lemak (Cunningham, 2005).
Peroksida lemak sebagai oksidan/radikal bebas yang bersifat sangat toksik akan beredar di seluruh tubuh dalam aliran darah dan akan merusak membran sel endotel. Peroksida lemak selain akan merusak membran sel, juga akan merusak nukleus, dan protein sel endotel. Membran sel endotel lebih mudah mengalami kerusakan oleh peroksida lemak, karena letaknya langsung berhubungan dengan aliran darah dan mengandung banyak asam lemak tidak jenuh. Kerusakan membran sel endotel mengakibatkan terganggunya fungsi endotel, bahkan rusaknya seluruh struktur sel endotel, keadaan ini disebut “disfungsi endotel” (Angsar, 2008).
Sindroma klinik preeklampsia merupakan akibat dari perubahan sel endotel yang terjadi secara menyeluruh (Hayman dkk, 2000; Roberts, 2000; Walker, 2000; dalam Cunningham, 2005). Pada keadaan disfungsi endotel, maka akan terjadi beberapa hal, yaitu:
(1) Karena salah satu fungsi sel endotel adalah memproduksi prostaglandin, maka terjadi gangguan metabolisme prostaglandin, yaitu menurunnya produksi prostasiklin (PGE2) yang merupakan suatu vasodilator kuat.
(2) Agregasi sel-sel trombosit pada daerah endotel yang mengalami kerusakan. Agregasi sel trombosit ini adalah untuk menutup bagian lapisan endotel yang mengalami kerusakan. Agregasi trombosit memproduksi tromboksan (TXA2) yaitu suatu vasokonstriktor kuat. Meningkatnya sekresi tromboksan A 2 oleh sel-sel trombosit, menyebabkan ketidakseimbangan perbandingan prostasiklin dan tromboksan A2, sehingga terjadi vasokonstriksi dengan terjadi kenaikan tekanan darah. Perubahan ini terlihat jelas pada usia kehamilan 22 minggu pada wanita yang memiliki kecenderungan untuk mengalami preeklampsia (Chavarria dkk, 2003 dalam Cunningham, 2005).
(3) Perubahan khas pada sel endotel kapilar glomerulus (glomerular endhoteliosis). Glomerular endhoteliosis terjadi akibat sel endotel glomerular membengkak disertai deposit fibril. Permeabilitas glomerulus meningkat sehingga protein ikut di ekskresi bersama urine.
(4) Peningkatan bahan vasokonstriktor yaitu endotelin dan penurunan bahan vasodilator yaitu NO (Nitric Oxide). Mastrogiannis dkk, (1991) menyatakan bahwa berbagai polipeptida merupakan vasokonstriktor kuat, dan endotelin-1 (ET-1) adalah salah satu bentuk yang dihasilkan endotel pada manusia. Kadar ET-1 dalam plasma meningkat pada wanita hamil normal, tetapi wanita dengan preeklampsia memiliki kadar yang lebih tinggi (Ajne, 2003; Clark, 1992; Nova, 1991, dkk). Menurut Taylor dan Roberts (1999), plasenta bukanlah sumber dari peningkatan ET-1 dan sepertinya hal ini timbul sebagai akibat dari aktivasi endothelial. Pada manusia, nitric oxide merupakan substansi yang berperan dalam keadaan vasodilatasi untuk mempertahankan tekanan normal pada perfusi fetoplasenta (Myatt dkk, 1992; Weiner dkk, 1992). Preeklampsia berhubungan dengan penurunan sintesis nitric oxide yang meningkatkan permeabilitas sel (Wang dkk, 2004).
(5) Peningkatan permeabilitas kapiler. Bertambahnya sifat permeabilitas kapiler menyebabkan pelepasan cairan plasma menuju ekstravaskular dan menimbulkan edema (Manuaba, 2007)
(6) Peningkatan faktor koagulasi. Fibronektin makin meningkat sebagai glikoprotein, yang dapat melekatkan trombosit pada tempat perlukaan pembuluh darah (Angsar, 2008)..
3. Teori intoleransi imunologik antara ibu dan janin
Pada wanita hamil normal, respon imun tidak menolak adanya hasil konsepsi yang bersifat asing. Hal ini disebabkan adanya human leukosit antigen protein G (HLA-G), yang berperan penting dalam modulasi respons imun, sehingga si ibu tidak menolak hasil konsepsi (plasenta). Adanya HLA-G pada plasenta dapat melindungi trofoblas janin dari lisis oleh sel Natural Killer (NK) ibu. Selain itu, adanya HLA-G juga merangsang produksi sitokin, sehingga memudahkan terjadinya reaksi inflamasi dan membantu proses invasi sel trofoblas ke dalam jaringan desidua ibu (Angsar, 2008).
Pada plasenta hipertensi dalam kehamilan, terjadi penurunan ekspresi HLA-G sehingga menghambat invasi trofoblas ke dalam desidua. Kemungkinan terjadi Immune-Maladaptation pada preeklampsia. Pada awal trimester kedua kehamilan wanita yang mempunyai kecenderungan terjadi preeklampsia, ternyata mempunyai proporsi Helper sel yang lebih rendah dibanding pada normotensif (Angsar, 2008).
Sel limfosit T-helper merangsang sintesis sitokin yang membantu proses implantasi, dan adanya disfungsi proses ini mendukung terjadinya preeklampsia. Terdapat ketidakseimbangan antara Th1/Th2, dengan Th2 lebih dominan, mungkin diperantarai oleh adenosine, yang mana ditemukan kadar yang lebih tinggi dalam serum pada wanita dengan preeklampsia dibandingkan dengan wanita yang normotensif (Yoneyama dkk, 2002; Hayashi dan asosiasinya, 2004; Whitecar dkk, 2001; dalam Cunningham, 2005)
4. Teori Adaptasi Kardiovaskular
Pada kehamilan normal pembuluh darah refrakter terhadap bahan-bahan vasopresor. Refrakter berarti pembuluh darah tidak peka terhadap rangsangan bahan vasopresor, atau dibutuhkan kadar vasopresor yang lebih tinggi untuk menimbulkan respon vasokonstriksi. Pada kehamilan normal terjadinya refrakter pembuluh darah terhadap bahan vasopresor adalah akibat dilindungi oleh adanya sintesis prostaglandin pada sel endotel pembuluh darah. Hal ini dibuktikan bahwa daya refrakter terhadap bahan vasopresor akan hilang bila diberi prostaglandin sintesa inhibitor (Angsar, 2008; De Cherney&Pernoll, 2006).
Pada hipertensi dalam kehamilan, pembuluh darah kehilangan daya refrakter sehingga pembuluh darah menjadi sangat peka terhadap bahan vasopresor. Banyak peneliti telah membuktikan bahwa peningkatan kepekaan terhadap bahan-bahan vasopresor pada hipertensi dalam kehamilan sudah terjadi pada trimester I (pertama). Peningkatan kepekaan pada kehamilan yang akan menjadi hipertensi dalam kehamilan, sudah dapat ditemukan pada kehamilan 20 minggu. Fakta ini dapat dipakai sebagai prediksi akan terjadinya hipertensi dalam kehamilan. Gambaran Doppler yang menunjukkan gelombang arteri uterine bilateral yang menukik, terlihat di usia kehamilan 24 minggu pada kondisi yang memiliki kecenderungan menjadi preeklampsia (Pitkin, 2003).
5. Teori Genetik
Ada faktor keturunan dan familial dengan model gen tunggal. Genotip ibu lebih menentukan terjadinya hipertensi dalam kehamilan secara familial dibandingkan dengan genotip janin. Chesley and Cooper (1986) dalam Cunningham (2005) mempelajari saudara perempuan, anak perempuan, cucu perempuan, dan menantu dari para perempuan yang mengalami eklampsia, dan menyimpulkan bahwa preeklampsia-eklampsia sangat mungkin untuk diturunkan. Sifat herediternya adalah resesif sehingga jarang terjadi pada anak menantu (Manuaba, 2007).
6. Teori defisiensi gizi
Beberapa hasil penelitian menunjukkan bahwa kekurangan defisiensi gizi berperan dalam terjadinya hipertensi dalam kehamilan. Penelitian yang penting yang pernah dilakukan di Inggris ialah penelitian tentang pengaruh diet pada preeklampsia beberapa waktu sebelum pecahnya Perang Dunia II. Suasana serba sulit mendapat gizi yang cukup dalam persiapan perang menimbulkan kenaikan insiden hipertensi dalam kehamilan (Angsar, 2008).
Penelitian terakhir membuktikan bahwa konsumsi minyak ikan, termasuk minyak ikan halibut, dapat mengurangi risiko preeklampsia. Minyak ikan mengandung banyak asam lemak tidak jenuh yang dapat menghambat produksi tromboksan, menghambat aktivasi trombosit, dan mencegah vasokonstriksi pembuluh darah. Beberapa peneliti telah mencoba melakukan uji klinik untuk memakai konsumsi minyak ikan atau bahan yang mengandung asam lemak tidak jenuh dalam mencegah preeklampsia. Hasil sementara menunjukkan bahwa penelitian ini berhasil baik dan mungkin dapat dipakai sebagai alternatif pemberian aspirin (Angsar, 2008).
Beberapa peneliti juga menganggap bahwa defisiensi kalsium pada diet wanita hamil mengakibatkan risiko terjadinya preeklampsia-eklampsia. Penelitian di Negara Equador Andes dengan metode uji klinik, ganda tersamar, dengan membandingkan pemberian kalsium dan plasebo. Hasil penelitian ini menunjukkan bahwa ibu hamil yang diberi suplemen kalsium cukup, kasus yang mengalami preeklampsia adalah 14% sedang yang diberi plasebo sebesar 17% (Angsar, 2008).
Ibu hamil memerlukan sekitar 2-21/2 gram kalsium setiap hari. Kalsium berfungsi untuk membantu pertumbuhan tulang janin, mempertahankan konsentrasi dalam darah pada aktivitas kontraksi otot. Kontraksi otot pembuluh darah sangat penting karena dapat mempertahankan tekanan darah. Kekurangan kalsium berkepanjangan akan menyebabkan ditariknya kalsium dari tulang dan otot untuk dapat memenuhi kebutuhan kalsium janin. Keluarnya kalsium dari otot dapat menimbulkan kelemahan otot jantung yang melemahkan stroke volume dan melemahkan otot pembuluh yang menimbulkan vasokonstriksi sehingga terjadi hipertensi dalam kehamilan (Manuaba, 2007).
7. Teori Stimulus Inflamasi
Teori ini berdasarkan fakta bahwa lepasnya debris trofoblas di dalam sirkulasi darah merupakan rangsangan utama terjadinya proses inflamasi, karena dianggap sebagai benda asing. Pada kehamilan normal plasenta juga melepaskan debris trofoblas, sebagai sisa-sisa proses apoptosis dan nekrotik trofoblas, akibat reaksi stres oksidatif (Angsar, 2008).
Pada kehamilan normal, jumlah debris trofoblas masih dalam batas wajar, sehingga reaksi inflamasi juga masih dalam batas normal. Berbeda dengan proses apoptosis pada kasus preeklampsia, dimana terjadi peningkatan stres oksidatif, sehingga produksi debris apoptosis dan nekrotik trofoblas juga meningkat. Makin banyak sel trofoblas plasenta, misalnya pada plasenta besar, pada hamil ganda, maka stres oksidatif akan sangat meningkat, sehingga jumlah sisa debris trofoblas juga makin meningkat. Keadaan ini menimbulkan beban reaksi inflamasi dalam darah ibu menjadi jauh lebih besar, dibanding reaksi inflamasi pada kehamilan normal. Respon inflamasi ini akan mengaktivasi sel endotel, dan sel-sel makrofag/granulosit, yang lebih besar pula, sehingga terjadi reaksi sistemik inflamasi yang menimbulkan gejala-gejala preeklampsia pada ibu. Redman menyatakan bahwa disfungsi endotel pada preeklampsia akibat produksi debris trofoblas plasenta berlebihan tersebut di atas, mengakibatkan “aktivasi leukosit yang sangat tinggi” pada sirkulasi ibu. Peristiwa ini oleh Redman disebut sebagai “kekacauan adaptasi dari proses inflamasi intravaskular pada kehamilan” yang biasanya berlangsung normal dan menyeluruh (Angsar, 2008).
2.4 Perubahan Sistem Dan Organ Pada Pre Eklampsia Berat
Pada preeklampsia yang berat dan eklampsia dapat terjadi perburukan patologis pada sejumlah organ dan sistem yang kemungkinan diakibatkan oleh vasospasme dan iskemia (Cunningham,2003).
Pada preeklampsia berat dan eklampsia dijumpai perburukan sejumlah fungsi organ dan sistem, akibat vasospasme dan ischemia (Angsar MD dalam Saifuddin, 2008).
1. Kardiovaskular
1) Perubahan haemodinamik
Berbagai gangguan pada fungsi kardiovaskular pada dasarnya berkaitan dengan peningkatan cardiac afterload akibat hipertensi dan penurunan cardiac preload akibat hipovolemia. Tekanan darah bergantung terutama pada curah jantung, volume plasma, resistensi perifer, dan viskositas darah. Dibandingkan dengan wanita normotensif, mereka yang mengidap preeklampsia memperlihatkan curah jantung yang secara bermakna meningkat sebelum diagnosa klinis, tetapi resistensi perifer total tidak secara bermakna berbeda selama fase praklinis ini. Pada preeklampsia klinis, terjadi penurunan mencolok curah jantung dan peningkatan resistensi perifer (Cunningham, 2005)
Hipertensi merupakan tanda terpenting guna menegakkan diagnosa hipertensi dalam kehamilan. Tekanan diastolik menggambarkan resistensi perifer, sedangkan tekanan sistolik menggambarkan besaran curah jantung. Pada preeklampsia peningkatan reaktivitas vaskular dimulai umur kehamilan 20 minggu, tetapi hipertensi dideteksi umumnya pada trimester II (Angsar, 2008).
Timbulnya hipertensi adalah akibat vasospasme menyeluruh dengan ukuran tekanan darah > 140/90 mmHg dan selang pemeriksaan 6 jam. Dipilihnya tekanan diastolik 90 mmHg sebagai batas hipertensi, karena batas tekanan diastolik 90 mmHg yang disertai proteinuria, mempunyai korelasi dengan kematian perinatal tinggi (Angsar, 2008).
2) Volume darah
Pada hamil normal volume plasma meningkat dengan bermakna (disebut hipervolemia), guna memenuhi kebutuhan pertumbuhan janin. Peningkatan tertinggi volume plasma pada hamil normal terjadi pada usia kehamilan 32-34 minggu. Normalnya volume darah 5000 cc. Sebaliknya, oleh sebab yang tidak jelas pada preeklampsia terjadi penurunan volume plasma antara 30% - 40% dibanding hamil normal, dan disebut hipovolemia. Pada preeklampsia-eklampsia volume darah menjadi 3500 cc. Hipovolemia diimbangi dengan vasokonstriksi, sehingga terjadi hipertensi. Volume plasma yang menurun memberi dampak yang luas pada organ-organ penting. Hipertensi dalam kehamilan sensitif terhadap tambahan volume cairan, yang dapat menimbulkan hipertensi atau ekstravasasi cairan bertambah banyak (Manuaba, 2007).
3) Hematologis
Perubahan hematologis disebabkan oleh hipovolemia akibat vasospasme, hipoalbuminemia hemolisis mikroangiopatik akibat spasme arteriole dan hemolisis akibat kerusakan endotel arteriol. Perubahan tersebut dapat berupa:
a. Peningkatan hematokrit akibat hipovolemia
b. Peningkatan viskositas darah. Viskositas darah ditentukan oleh volume plasma, molekul makro: fibrinogen dan hematokrit.mengakibatkan meningkatnya resistensi perifer dan menurunnya aliran darah ke organ.
c. Gangguan koagulasi dan fibrinolisis. Perlukaan pembuluh darah menyebabkan terjadi koagulasi trombosit, yang dipermudah oleh fibronektin. Terjadi timbunan fibrin dan diikuti fibrinolisis. Trombositopenia (kadar trombosit < 100.000 sel/ml) jarang yang berat tapi sering dijumpai. Makna klinis trombositopenia, selain jelas menggangu pembekuan darah, adalah bahwa hal tersebut mencerminkan keparahan proses patologis. Secara umum, semakin rendah hitung trombosit, semakin besar mortalitas dan morbiditas ibu serta janin (Leduc dkk, 1992 dalam Cunningham 2005). Pada preeklampsia terjadi peningkatan FDP, penurunan anti thrombin III, dan peningkatan fibronektin.
d. Gejala hemolisis mikroangiopati; hemolisis dapat menimbulkan destruksi eritrosit. Hal ini meningkatkan fragmen darah: skizositosis, sperositosis, retikulositosis, hemoglobinemia, dan hemoglobinuri (Manuaba, 2007).
2. Perubahan endokrin
Selama kehamilan normal, kadar renin, angiotensi II, dan aldosteron dalam plasma meningkat. Penyakit hipertensi dalam kehamilan menyebabkan kadar berbagai zat ini menurun ke kisaran tidak hamil normal (Weir dkk, 1973 dalam Cunningham 2005). Pada hipertensi sekresi renin oleh aparatus jukstaglomerulus berkurang. Karena renin mengkatalisis perubahan angiotensinogen menjadi angotensin I (yang kemudian di ubah menjadi angotensin II oleh converting enzym), maka kadar angotensin II menurun sehingga sekresi aldosteron menurun (Cunningham, 2005).
3. Metabolisme Air dan Elektrolit
Hemokonsentrasi yang menyertai preeklampsia dan eklampsia tidak diketahui sebabnya. Terjadi pergeseran cairan dari ruang intravaskuler ke ruang interstisial. Kejadian ini yang diikuti oleh kenaikan hematokrit, peningkatan protein serum, dan sering bertambahnya edema, menyebabkan volume darah berkurang, dengan akibat hipoksia (Trijatmo, 2005).
Jumlah air dan natrium dalam badan lebih banyak pada penderita preeklampsia daripada pada wanita hamil biasa atau penderita dengan hipertensi menahun. Penderita preeklampsia tidak dapat mengeluarkan dengan sempurna air dan garam yang diberikan. Hal ini disebabkan oleh filtrasi glomerulus menurun, sedangkan penyerapan kembali tubulus tidak berubah. Elektrolit, kristaloid, dan protein dalam serum tidak menunjukkan perubahan yang nyata pada preeklampsia. Konsentrasi kalium, natrium, kalsium, dan klorida dalam serum biasanya dalam batas – batas normal. Gula darah, bikarbonas, dan pH pun normal (Trijatmo, 2005).
Oleh beberapa penulis kadar asam urat dalam darah dipakai sebagai parameter untuk menentukan proses preeklampsia menjadi baik atau tidak. Pada keadaan normal asam urat melewati glomerulus dengan sempurna untuk diserap kembali dengan sempurna oleh tubulus kontorti proksimalis dan akhirnya dikeluarkan oleh tubulus kontorti distalis. Tampaknya perubahan pada glomerulus menyebabkan filtrasi asam urat mengurang, sehingga kadarnya dalam darah meningkat. Akan tetapi, kadar asam urat yang tinggi tidak selalu ditemukan. Selanjutnya, pemakaian diuretika golongan tiazid menyebabkan kadar asam urat meningkat (Prawirohardjo, 2010).
Kadar kreatinin dan ureum pada preeklampsia tidak meningkat, kecuali bila terjadi oliguria atau anuria. Protein serum total, perbandingan albumin globulin dan tekanan osmotik plasma menurun pada preeklampsia, kecuali pada penyakit yang berat dengan hemokonsentrasi. Osmolaritas serum dan tekanan osmotik menurun pada usia kehamilan 8 minggu. Pada preeklampsia tekanan osmotik makin menurun karena kebocoran protein dan peningkatan permeabilitas vaskular. Pada kehamilan cukup bulan kadar fibrinogen meningkat dengan nyata. Kadar tersebut lebih meningkat lagi pada preeklampsia. Waktu pembekuan lebih pendek dan kadang – kadang ditemukan kurang dari 1 menit pada eklampsia (Prawirohardjo, 2010).
Edema dapat terjadi pada kehamilan normal. Edema terjadi karena hipoalbuminemia atau kerusakan sel endotel kapilar. Edema yang patologik adalah edema yang nondependent pada muka dan tangan, atau edema generalisata. Kadang-kadang edema tidak terlihat jelas pada pemeriksaan, tetapi termanifestasi sendiri dalam bentuk kenaikan berat badan mendadak yang disebut sebagai occult edema atau edema tersamar. Kenaikan berat badan yang mendadak sebanyak 1 kg atau lebih dalam seminggu (atau 3 kg dalam sebulan) adalah indikasi preeklampsia (WHO, 2001)..
4. Paru
Penderita preeklampsia berat mempunyai risiko besar terjadinya edema paru. Edema paru dapat disebabkan oleh payah jantung kiri, kerusakan sel endotel pada pembuluh darah kapilar, dan menurunnya diuresis. Edema paru merupakan sebab utama kematian penderita preeklampsia dan eklampsia. Komplikasi ini biasanya disebabkan oleh dekompensasio kordis kiri (Angsar, 2008).
5. Ginjal
Beberapa perubahan yang terjadi pada ginjal:
1) Menurunnya aliran darah ke ginjal akibat hipovolemia menyebabkan terjadinya oliguria, bahkan anuria. Berat ringannya oliguria menggambarkan berat ringannya hipovolemia, sekaligus menggambarkan berat ringannya preeklampsia.
2) Gangguan filtrasi glomerulus menyebabkan penurunan sekresi asam urat dan kreatinin. Hal ini dapat menimbulkan azotemia dengan peningkatan kreatinin plasma yang dapat mencapai > 1 mg/dl-hari. Kadar asam urat serum, umumnya meningkat > 5 mg/cc.
3) Kerusakan sel glomerulus mengakibatkan meningkatnya permeabilitas membran basalis sehingga terjadi kebocoran dan manifestasinya adalah proteinuria, dapat juga terjadi pengeluaran molekul besar (glomerulopati).
4) Terjadi Glomerular Capillary Endotheliosis akibat sel endotel glomerular membengkak disertai deposit fibril. Gagal ginjal akut terjadi akibat nekrosis tubulus ginjal. Bila sebagian besar kedua korteks ginjal mengalami nekrosis, maka terjadi “nekrosis korteks ginjal” yang bersifat irreversible.
5) Dapat terjadi kerusakan intrinsik jaringan ginjal akibat vasospasme pembuluh darah (Angsar, 2008).
6. Hepar
Resistensi pembuluh darah liver meningkat, permeabilitas naik, dan menimbulkan edema. Dasar perubahan pada hepar ialah vasospasme, iskemia, dan perdarahan. Bila terjadi perdarahan pada sel periportal lobus perifer, akan terjadi nekrosis hepar dan peningkatan enzim hepar. Perdarahan ini dapat meluas hingga di bawah kapsula hepar dan disebut subkapsular hematoma. Keadaan ini menimbulkan rasa nyeri di daerah epigastrium dan dapat menyebabkan ruptur hepar. Pengeluaran enzim liver yang meningkat merupakan tanda kerusakan berat pada hepar (Cunningham, 2005).
7. Neurologi
Peredaran darah otak mempunyai kemampuan untuk regulasi sendiri sehingga jumlah darahnya relatif tetap. Dalam keadaan preeklampsia-eklampsia kemampuan regulasinya tidak dapat menahan hipertensi. Perubahan pada otak, terjadi vasokonstriksi umum yang menimbulkan perubahan seperti edema otak, nekrosis lokal, disritmi otak meningkatkan sensitivitas motorik, tekanan darah yang meningkat menimbulkan AVA (Acute Vascular Accident). Manifestasi klinik dapat berupa nyeri kepala prodomal eklampsia, kejang konvulsi hipersensitif motorik, koma karena pembengkakan dan perdarahan, gangguan visus (Manuaba, 2007). Perubahan neurologi dapat berupa:
1) Nyeri kepala disebabkan hiperperfusi otak, sehingga menimbulkan vasogenik edema.
2) Akibat spasme arteri retina dan edema retina dapat terjadi gangguan visus.
3) Hiperrefleksi sering dijumpai pada preeklampsia berat, tetapi bukan faktor prediksi terjadinya eklampsia.
4) Dapat timbul kejang eklamptik. Faktor-faktor yang menimbulkan kejang eklamptik ialah edema serebri, vasospasme serebri, dan iskemia serebri.
5) Perdarahan intrakranial meskipun jarang, dapat terjadi pada preeklampsia berat dan eklampsia (Angsar, 2008).
8. Perfusi uteroplasenta
Preeklampsia-eklampsia memberi pengaruh buruk pada kesehatan janin yang disebabkan oleh menurunnya perfusi uteroplasenta, hipovolemia, vasospasme, dan kerusakan sel endotel pembuluh darah plasenta (Angsar, 2008).
Dampak preeklampsia dan eklampsia pada janin adalah:
(1) Intrauterine Growth Restriction (IUGR) dan oligohidramnion
(2) Kenaikan morbiditas dan mortalitas janin, secara tidak langsung akibat Intrauterine Growth Restriction, prematuritas, oligohidramnion, dan solusio plasenta (Angsar, 2008).
2.5 Manifestasi Klinis
Diagnosis preeklamsia ditegakkan berdasarkan adanya dari tiga gejala, yaitu :
1. Edema
2. Hipertensi
3. Proteinuria
Berat badan yang berlebihan bila terjadi kenaikan 1 kg seminggu beberapa kali. Edema terlihat sebagai peningkatan berat badan, pembengkakan kaki, jari tangan dan muka. Tekanan darah ≥ 140/90 mmHg atau tekanan sistolik meningkat > 30 mmHg atau tekanan diastolik > 15 mmHg yang diukur setelah pasien beristirahat selama 30 menit. Tekanan diastolik pada trimester kedua yang lebih dari 85 mmHg patut dicurigai sebagai bakat preeklamsia. Proteiuria bila terdapat protein sebanyak 0,3 g/l dalam air kencing 24 jam atau pemeriksaan kualitatif menunjukkan +1 atau 2; atau kadar protein ≥ 1 g/l dalam urin yang dikeluarkan dengan kateter atau urin porsi tengah, diambil minimal 2 kali dengan jarak waktu 6 jam.
Disebut Pre Eklamsia Berat (PEB) jika usia kehamilan 20 minggu atau lebih dan ditemukan hal-hal berikut ini:
(1) Tekanan darah sistolik > 160 mmHg dan tekanan diastolik > 110 mmHg. Tekanan darah ini tidak menurun meskipun ibu hamil sudah dirawat di rumah sakit dan sudah menjalani tirah baring
(2) Proteinuria lebih dari 5,0 g/ 24 jam atau +4 pada dipstick, muncul pertama kali selama kehamilan dan menurun setelah persalinan
(3) Oliguria, yaitu produksi urin kurang dari 500 cc/ 24 jam
(4) Kenaikan kadar kreatinin plasma (> 1,2 mg/dL, kecuali jika peningkatan telah diketahui sebelumnya)
(5) Gangguan visus dan serebral: penurunan kesardaran, nyeri kepala, skotoma dan pandangan kabur
(6) Nyeri epigastrium atau nyeri pada kuadran kanan atas abdomen (akibat teregangnya kapsula Glisson)
(7) Edema paru-paru dan sianosis
(8) Hemolisis mikroangiopatik (LDH meningkat)
(9) Trombositopenia berat: < 100.000 sel/mm3 atau penurunan trombosit dengan cepat
(10) Gangguan fungsi hepar (kerusakan hepatoselular): peningkatan kadar alanin dan aspartate aminotransferase (peningkatan SGPT, SGOT, atau keduanya)
(11) Pertumbuhan janin intrauterine yang terhambat
(12) Sindroma HELLP (Hemolysis Elevated Liver Enzyme and Low Platelets Count), yaitu preeklamspia-eklampsia disertai timbulnya hemolisis, peningkatan enzim hepar, disfungsi hepar (kerusakan hepatoseluler): peningkatan kadar alanin dan aspartate aminotransferase, dan trombositopenia berat: < 100.000 sel/mm3 atau penurunan trombosit dengan cepat
(13) Preeklampsia berat yang disertai dengan gejala-gejala subjektif berupa nyeri kepala hebat, gangguan visus, muntah-muntah, nyeri epigastrium, dan kenaikan progresif tekanan darah disebut sebagai impending eclampsia
(14) ROT (+) jika perbedaan > 15 mmHg, ROT (-) jika perbedaan < 15 mmHg. ROT (+) menandakan ada preeklampsia
(15) Mean Arterial Pressure yaitu : tekanan siastole + 2 tekanan diastole 3 Hasil (+) : > 90. Jika MAP > 90 maka dikatakan preekklampsia (Angsar, 2008).
2.6 Pemeriksaan Penunjang Preeklampsia
1. Pemeriksaan spesimen urine mid-stream untuk menyingkirkan kemungkinan infeksi urin.
2. Pemeriksaan darah, khususnya untuk mengetahui kadar ureum darah (untuk menilai kerusakan pada ginjal) dan kadar hemoglobin.
3. Pemeriksaan retina, untuk mendeteksi perubahan pada pembuluh darah retina.
4. Pemeriksaan kadar human laktogen plasenta (HPL) dan esteriol di dalam plasma serta urin untuk menilai faal unit fetoplasenta
5. Elektrokardiogram dan foto dada menunjukkan pembesaran ventrikel dan kardiomegali.
2.7 Penatalaksanaan
Tindakan yang dilakukan :
2.7.1 Terapi konservatif
Diperlukan lama perawatan konservatif sekitar 7-15 hari. Indikasi :
Ø Janin prematur (umur kehamilan <34 minggu atau estimasi berat janin <2000 gram)
Ø Janin hidup
Ø Tidak ada impending eklampsi
Ø Tidak dalam inpartu
Pengobatan :
1. Di kamar bersalin (selama 24 jam)
a. Tirah baring
b. Infus RL yang mengandung 5% Dextrose 60-125 cc/jam
c. 10 gr MgSO4 50% i.m setiap 6 jam, sampai dengan 24 jam pasca persalinan (kalau tidak ada kontra indikasi pemberian MgSO4)
d. Diberikan anti hipertensi, yang digunakan, Nifedipin 5-10 mg setiap 8 jam, dapat diberikan bersama-sama Methyldopa 250-500 mg setiap 8 jam. Nifedipin dapat diberikan ulang sub lingual 5-10 mg dalam waktu 30 menit pada keadaan tekanan sistolik ≥180 mmHg atau diastolik ≥110 mmHg
e. Dilakukan pemeriksaan laboratorium tertentu (fungsi hepar dan ginjal) dan produksi urin 24 jam
f. Konsultasi dengan bagian lain :
Ø Bagian Mata
Ø Bagian Jantung
Ø Bagian Neurologi
Ø Bagian Interne
2. Pengobatan dan evaluasi selama rawat tinggal di ruang bersalin (setelah 24 jam masuk ruangan bersalin)
a. Tirah baring
b. Obat-obat
Ø Roborantia : multivitamin
Ø Aspirin dosis rendah 87,5 mg sehari satu kali
Ø Antihipertensi (Nifedipin 5-10 mg setiap 8 jam atau Methyldopa 250 mg tiap 8 jam)
Ø Penggunaan Atenolol dan β blocker (dosis regimen) dapat dipertimbangkan pada pemberian kombinasi
c. Pemeriksaan laboratorium
Ø Hb, PCV dan hapusan darah tepi
Ø Asam urat darah
Ø Trombosit
Ø Fungsi ginjal dan hepar
Ø Urine lengkap
Ø Produksi urin per 24 jam (Esbach), penimbangan BB setiap hari
Pemeriksaan laboratorium dapat diulangi sesuai dengan keperluan
d. Diet tinggi protein, rendah karbohidrat
e. Dilakukan penilaian kesejahteran janin termasuk biometri, jumlah cairan ketuban, gerakan, respirasi dan ekstensi janin, velosimetri(resistensi), umbilikalis dan rasio panjang femur terhadap lingkaran abdomen
Perawatan konservatif dianggap gagal apabila
a. Ada tanda-tanda impending eklampsia
b. Kenaikan progresif tekanan darah
c. Ada sindroma HELLP
d. Ada kelainan fungsi ginjal
e. Penilaian kesejahteraan janin jelek
3. Pengobatan obstetri
Selama perawatan konservatif : observasi dan evaluasi sama seperti perawatan aktif hanya disini tidak dilakukan terminasi. MgSO4 dihentikan bila ibu sudah mempunyai tanda-tanda preeklampsia ringan, selambat-lambatnya dalam 24 jam. Bila setelah 24 jam tidak ada perbaikan maka dianggap pengobatan medisinal gagal dan harus diterminasi. Bila sebelum 24 jam hendak dilakukan tindakan maka diberi lebih dulu MgSO4 20% 2 gr IV.
Penderita dipulangkan bila :
a. Penderita kembali ke gejala-gejala / tanda-tanda preeklampsia ringan dan telah dirawat selama 3 hari.
b. Bila selama 3 hari tetap berada dalam keadaan preeklamsia ringan : penderita dapat dipulangkan dan dirawat sebagai preeklampsia ringan (diperkirakan lama perawatan 1-2 minggu).
2.7.2 Terapi Aktif
Indikasi :
Ø Hasil penilaian kesejahteraan janin jelek
Ø Ada gejala impending eklampsia
Ø Ada sindroma HELLP
Ø Kehamilan late preterm (≥ 34 minggu estimasi berat janin ≥ 2000 gram)
Ø Apabila perawatan konservatif gagal
1. Pengobatan Obstetrik
a. Sedapat mungkin sebelum perawatan aktif pada tiap penderita dilakukan pemeriksaan NST
b. Tindakan SC dikerjakan bila :
Ø NST jelek
Ø Penderita belum inpartu dengan skor pelvic jelek (Skor Bishop < 5)
Ø Kegagalan drip oksitosin
c. Induksi dengan drip oksitosin dikerjakan bila :
Ø NST baik
Ø Penderita belum inpartu dengan skor pelvik baik (Skor Bishop ≥ 5)
2. Pengobatan medisinal
a. Segera rawat inap
b. Tirah baring miring ke satu sisi
c. Infus RL yang mengandung 5% Dextrose
d. Pemberian anti kejang : MgSO4
Loading dose : 4 gr MgSO4 (20 ml dalam larutan MgSO4 20% atau 10 ml larutan MgSO4 40% dan 10 ml aquades) secara IV selama 15-20 menit.
Maintenance dose : 5 gram di pantat kiri dan 5 gr di pantat kanan (12,5 ml dalam larutan MgSO4 40%). Untuk mengurangi nyeri dapat diberikan xylocain 2% yang tidak mengandung adrenalin pada suntikan IM. Di RSUD Dr.Soetomo Surabaya pemberian dosis rumatan MgSO4 yaitu 10 gram MgSO4 40% per syringe pump habis dalam waktu 10 jam atau drip RD5% 500cc + 6 gram MgSO4 40% habis dalam waktu 6-7 jam. Pemberian MgSO4 dilanjutkan hingga 12 jam postpartum atau 25 jam bebas kejang.
Syarat pemberian MgSO4
Ø Tersedia antidotum MgSO4 yaitu calcium gluconas 10% 1 gr (10% dalam 10 cc) diberikan IV dalam 3 menit.
Ø Refleks patella positif kuat.
Ø Frekuensi pernapasan lebih 16 x/menit.
Ø Produksi urin lebih 100 cc dalam 4 jam sebelumnya (0,5 cc/KgBB/jam)
MgSO4 dihentikan bila ada tanda-tanda keracunan yaitu kelemahan otot, refleks fisiologis menurun, fungsi jantung terganggu, depresi SSP, kelumpuhan dan selanjutnya dapat menyebabkan kematian karena kelumpuhan otot pernapasan karena ada serum 10 U magnesium pada dosis adekuat adalah 4-7 mEq/liter. Refleks fisiologis menghilang pada kadar 8-10 mEq/liter. Kadar 12-15 mEq/liter dapat terjadi kelumpuhan otot pernapasan dan > 15 mEq/liter terjadi kematian jantung.
Bila timbul tanda-tanda keracunan MgSO4 :
Ø Hentikan pemberian MgSO4
Ø Berikan calcium gluconase 10% 1 gr (10% dalam 10 cc) secara IV dalam waktu 3 menit
Ø Berikan oksigen
Ø Lakukan pernapasan buatan
Ø MgSO4 dihentikan juga bila setelah 4 jam pasca persalinan sedah terjadi perbaikan (normotensi).
e. Perawatan paling penting pada kasus preeklampsia berat adalah pengelolaan cairan karena pada preeklampsia dan eklampsia mempunyai risiko tinggi untuk terjadinya edema paru dan oliguri. Oleh karena itu, monitoring input cairan (melalui oral maupun infus) dan output cairan (melalui urin) menjadi sangat penting. Dipasang foley catheter untuk mengukur pengeluaran urin.
Manuaba (2007) menerangkan mengenai pengelolaan pemberian cairan, yaitu: cairan yang diberikan adalah glukosa 5-10%, ringer laktat, atau ringer dextrose. Jumlah cairan yang diberikan seimbang, dengan mempertimbangkan:
Pernapasan sekitar 900 cc
Keringat 1000-1500 cc
Urine 500 cc
2000-2500 cc/ 24 jam
f. Diuretikum tidak diberikan kecuali bila ada tanda-tanda edema paru, payah jantung kongestif atau edema anasarka. Diberikan furosemid injeksi 40 mg IM.
g. Pemberian glukokortikoid dimaksudkan untuk pematangan paru janin tidak merugikan ibu. Dapat diberikan pada kehamilan 32-34 minggu, 2x24 jam. Obat ini juga diberikan pada sindroma HELLP (Angsar, 2008)
h. Anti hipertensi diberikan bila :
Ø Desakan darah sistolik > 180 mmHg, diastolik > 110 mmHg atau MAP lebih 125 mmHg. Sasaran pengobatan adalah tekanan diastolik <105 mmHg (bukan < 90 mmHg) karena akan menurunkan perfusi plasenta.
Ø Dosis antihipertensi sama dengan dosis antihipertensi pada umumnya.
Ø Bila diperlukan penurunan tekanan darah secepatnya dapat diberikan obat-obat antihipertensi parenteral (tetesan kontinyu), catapres injeksi. Dosis yang dapat dipakai 5 ampul dalam 500 cc cairan infus atau press disesuaikan dengan tekanan darah.
Ø Bila tidak tersedia antihipertensi parenteral dapat diberikan tablet antihipertensi secara sublingual diulang selang 1 jam, maksimal 4-5 kali. Bersama dengan awal pemberian sublingual maka obat yang sama mulai diberikan secara oral (Agus Abadi, 2008).
i. Terminasi kehamilan dapat dilakukan melalui:
Ø Jika serviks matang, dilakukan pemecahan ketuban dan induksi persalinan dengan oksitosin atau prostaglandin
Ø Jika persalinan tidak dapat diharapkan dalam 24 jam, dilakukan seksio sesarea (Saifuddin, 2002 ).
2.8 Potensial komplikasi
1. Penyulit ibu
a. Sistem saraf Pusat: perdarahan intrakranial, trombosis vena sentral, hipertensi ensefalopati, edema serebri, edema retina, macular atau retina detachment dan kebutaan korteks.
b. Gastrointestinal-hepatik: subskapular hematoma hepar, rupture kapsul hepar.
c. Ginjal: gagal ginjal akut, nekrosis tubular akut.
d. Hematologic: DIC, trombositopenia dan hematoma luka operasi.
e. Kardiopulmonar: edema paru kardiogenik atau nonkardiogenik, depresi atau arrest pernapasan, kardiak arrest, iskemia miokardium.
f. Lain-lain: asites, edema laring, hipertensi yang tidak terkendalikan (Angsar, 2008).
2. Penyulit janin
Penyulit yang dapat terjadi pada janin ialah intrauterine fetal growth restriction, Hipoxia janin, prematuritas, sindroma distress napas, kematian janin intrauterine, kematian neonatal intraventrikular, necrotizing, sepsis, cerebral palsy (Angsar, 2008).
2.2 Konsep Asuhan Kebidanan pada Ibu Bersalin dengan Preeklampsia Berat
Tanggal : Jam :Oleh : Tempat :
2.2.1 Pengkajian Data
2.2.1.1 Subjektif
1. Biodata / Identitas
Nama klien dan suami : Untuk dapat mengenal atau memanggil ibu dan untuk mencegah kekeliruan bila ada nama yang sama. Selain itu agar lebih akrab.
Umur klien dan suami : preeklamsia berat sering terjadi pada usia remaja <16 tahun dan wanita yang berusia di atas 35 tahun (Sarwono, 2006).
Pendidikan : Faktor resiko meningkat pada masyarakat dengan status ekonomi rendah dan pendidikan yang rendah (Cunningham, 2003)
Pekerjaan : Pekerjaan yang terlalu berat akan meningkatkan stress, oedema yang menyebabkan preeklamsia
2. Alasan Kunjunagan
Rujukan atau datang sendiri
3. Keluhan utama
Pada preeklamsia berat didapatkan sakit kepala didaerah frontal, penglihatan kabur, nyeri pada ulu hati, mual, muntah, oedema pada wajah dan tangan (Sarwono, 2006)
4. Riwayat menstruasi
Untuk mengetahui umur kehamilan berdasarkan HPHT
5. Riwayat Obstetri
Pada ibu dengan primipara (wanita yang melahirkan bayi hidup pertama kali) kemungkinan terjadinya kelainan dan komplikasi cukup besar baik pada kekuatan his (power), jalan lahir (passage) dan kondisi janin (passager) karena pengalaman melahirkan belum pernah dan informasi yang kurang tentang persalinan dapat pula mempengaruhi proses pesalinan. Wanita nulipara (belum pernah melahirkan bayi hidup) mempunyai peningkatan risiko sebesar 5,6 kali untuk persalinan dengan bantuan ekstraksi vakum dibandingkan dengan wanita multipara dan juga peningkatan risiko sebesar 2,2 kali untuk terjadinya robekan perineum (Rode, 2005). Pada penderita preeklampsia berat, persalinan bantuan dengan vakum maupun forceps dilakukan untuk mempercepat proses persalianan. Adanya riwayat penyulit preeklamsia pada hamil, persalinan dan nifas lalu. Pada preeklamsia berat lebih sering terjadi pada primigravida dibanding multigravida terutama gravida muda karena pembentukan antibodi penghambat belum sempurna sehingga meningkatkan resiko pre eklamsia. Pre eklamsi juga terjadi dengan makin tuanya umur kehamilan dan gejala penyakit berkurang dengan adanya kematian janin. (Sarwono, 2006),
6. Riwayat kehamilan sekarang
Untuk mengetahui umur kehamilan, berapa kali ANC sebagai deteksi dini pre eklamsia, gerak janin yang dirasakan, imunisasi TT yang sudah dirasakan, keluhan yang pernah dialami, penyuluhan yang sudah didapat. Ibu dengan riwayat persalinan pervaginam dengan tindakan operatif cenderung akan mengulang kembali persalinan dengan tindakan pada persalinan berikutnya. Terapi pada ibu dengan PEB diberikan aspilet aspirin dosis rendah dan kalk. Apabila ibu dirujuk ke RS sebelumnya ibu sudah mendapatkan terapi SM 4gr IV pelan di tempat BPS/ fakes tingkat pertama.
7. Riwayat Kesehatan Klien yang Sedang Diderita dan yang Pernah Diderita.
Hipertensi kronik, Diabetes Mellitus, penyakit ginjal merupakan faktor predisposisi terjadinya pre eklamsia (Sarwono, 2006). Kapan ibu mulai naik tekanan darahnya untuk membedakan jenis hipertensi ibu. Jika pada usia kehamilan > 20 minggu dan disertai protein urine (+) maka termasuk dalam PEB. Vakum ekstraksi digunakan untuk mempercepat kala II pada ibu dengan penyakit jantung kompensata, penyakit paru fibrotic (Saifuddin, 2010), preeklampsia berat, infeksi intrapartum, keadaan neurologis tertentu (Cunningham, 2013).
8. Riwayat Kesehatan dan Penyakit Keluarga
Dalam keluarga ada yang menderita hipertensi, Diabetes Mellitus, hamil ganda, preeklamsia dan eklamsia mempunyai kecenderungan mewariskan. Preeklamsia lebih sering terjadi pada hamil kembar. (Hadi, 2010)
9. Riwayat KB
Ibu yang sebelumnya mengikuti metode kontrasepsi hormonal dan mengalami efek samping berupa hipertensi. Juga berpotensi mengalami kenaikan tekanan darah pada kehamiilan yang bisa berkembang menjadi preeklampsia.
10. Riwayat Perkawinan
Pernikahan ke dua cenderung Preeklamsia/eklamsia, resiko Preeklamsia sering timbul pada wanita multipara dengan suami baru.
11. Pola Fungsi Fesehatan
Nutrisi : Peningkatan berat badan dan asupan protein yang rendah merupakan faktor predisposisi dari preeklampsia berat. Pada penderita preeklampsia dianjurkan diet tinggi protein rendah karbohidrat dan lemak dan membatasi konsumsi air minum serta tinggi antioksidan buah sayur.
Eliminasi : Pada preeklampsia berat terjadi oligouria < 500 cc urine / 24 jam
Aktivitas : Aktivitas berat dan stessor yang tinggi meningkatkan terjadinya preeklampsia berat.
Kebiasaan : Merokok atau radikal bebas dianggap toksin yang menyebabkan iskemia plasenta sehingga terjadi preeklampsia berat
Psikososial : Keadaan ketakutan dan kecemasan yang berlebihan, stress berat pada ibu hamil dapat meningkatkan tekanan darah. Dukungan suami dan keluarga dalam proses persalinan dan penerimaan bayi akan memengaruhi psikososial ibu.
2.2.1.2 Data Objektif
1. Pemeriksaan Umum
Keadaan umum : baik, cukup, kurang.
Kesadaran : composmentis, apatis, somnolent, sopor, koma. Pada preeklampsia berat dapat terjadi koma atau gangguan kesadaran
Tanda – Tanda Vital :
1) Tekanan Darah : ≥ 160/110 mmHg
2) Nadi : normal 70 – 90 x/ mnt (kemungkinan terjadi takikardi
3) Pernafasan : normal 16 – 24 x/mnt (perubahan pada paru menimbulkan sesak)
4) Suhu : normal 365 0C- 375 0C
Berat Badan : biasanya disertai kenaikan BB akibat adanya odema. Kenaikan berat badan yang mendadak sebanyak 1 kg atau lebih dalam seminggu (atau 3 kg dalam sebulan) adalah indikasi preeklampsia
IMT : obesitas merupakan faktor predisposisi terjadinya preeklampsia. Dikatakan obesitas apabila IMT ≥ 30,0. Ibu dengan obesitas sejak sebelum hamil meningkatkan resiko terjadinya preeklampsia pada saat hamil.
2. Pemeriksaan Fisik
a. Wajah : pucat jika mengalami gangguan hemodinamik, bisa timbul edema
b. Mata : oedem pada kelopak mata
c. Mulut : oedem pada bibir
d. Leher : tidak ada pembesaran kelenjar limfe dan kelenjar thiroid. Pada ibu dengan pre eklampsi berat didapatkan bendungan vena jugularis disebabkan oleh tekanan berlebih pada pembuluhan darah karena tekanan darah yang tinggi
e. Dada : Adakah tanda dispneu, S1-S2 tunggal, auskultasi terdapat ronchi/tidak untuk deteksi adanya oedema paru.
f. Payudara : puting susu menonjol, konsistensi lunak, pengeluaran kolostrum sudah ada
g. Abdomen : pada preeklampsia berat kadang di dapatkan nyeri epigastrium, bisa didapatkan TFU tidak sesuai (lebih rendah) dengan usia kehamilan pada bayi dengan IUGR. Terdapat kenaikan tonus uterus dan kepekaan terhadap rangsang sehingga mudah terjadi partus prematurus.
DJJ : normal DJJ adalah 100-180x/ menit, namun sebaiknya bidan harus waspada bila DJJ mengarah hingga dibawah 120x/ menit atau di atas 160x/ menit.
HIS : dikatakan inpartu bila HIS ≥ 2x dalam 10 menit dengan lama ≥ 30 detik.
h. Ekstremitas : oedem pada ekteremitas atas dan bawah
Refleks patella : +/+. Terjadi hiperrefleksia pada penderita preeklampsia berat. Reflek patella akan digunakan untuk syarat pemberian terapi MgSO 4.
i. Genetalia : Pada kasus preeklampsia berat ditemukan oedema genetalia
3. Pemeriksaan Penunjang
a. Laboratorium :
Ø Protein urine ++/+++/++++
Ø Terjadi peningkatan hematokrit
Ø Konsistensi kalium natrium clorida dalam serum normal
Ø Asam urat darah meningkat karena glomerolus menurun
Ø Trombositopenia : < 100.000/mmhg
Ø ECG : payah jantung
Ø Hellp syndrome : hemolisis dan peningkatan fungsi hati, LFT dan RFT
b. Konsultasi disiplin ilmu lain
Ø Kardiologi
Ø Optalmologi
Ø Neurologi
Ø Anastesi apabila akan operasi
c. Pemeriksaan Dalam
Untuk mengetahui kemajuan persalinan, yang dinilai yaitu pembukaan, penipisan, ketuban denominator dan penurunan. Dilakukan pemeriksaan 4 jam sekali.
2.4.2 Interpretasi Data Dasar
Diagnosa Aktual :
G…PAPAH, usia kehamilan, inpartu dengan preeklampsia berat, tunggal/gemeli, hidup/IUFD, presentasi kepala/bokong, intrauterine, KU ibu dan janin baik
Masalah :
Masalah pada preeklampsia berat berupa kecemasan ibu terhadap kondisi diri dan janinnya
2.4.3 Identifikasi Diagnosa dan Masalah Potensial
Diagnosa potensial preeklampsia berat :
Ibu : gagal ginjal akut, edema paru, nekrosis hati, HELLP syndrome, solusio plasenta, eklampsia, stroke, kebutaan, odema hibngga perdarahan otak.
Janin : dapat terjadi kegawatan janin, prematuritas, IUGR, IUFD
2.4.4 Identifikasi Kebutuhan Tindakan Segera
Mencakup tentang tindakan segera untuk menangani diagnosa/masalah potensial yang dapat berupa konsultasi, kolaborasi dan rujukan. Kolaborasi dengan dokter untuk pemberian anti hipertensi, anti konvulsan dan penatalaksanaan persalinan dengan preeklampsia berat.
2.4.5 Perencanaan
1. Jelaskan pada ibu dan keluarga tentang hasil pemeriksaan
R/ ibu dan keluarga mengetahui tentang keadaannya sehingga dapat mengambil keputusan yang tepat untuk penanganan persalinan.
2. Dampingi dan memberi support ibu selama persalinan
R/ dukungan dan motivasi ibu supaya lebih tenang dalam menghadapi kondisinya.
3. Lakukan pemeriksaan NST, observasi CHPB, vital sign, keluhan dan tanda tanda impending eklamsia
R/ mengetahui kemajuan persalinan dan deteksi dini adanya kegawat daruratan
4. Beritahu ibu untuk tidur dengan posisi miring kiri
R/ Agar vena cava inferior tidak tertekan oleh janin sehingga suplai nutrisi dan O2 tetap baik
5. Anjurkan ibu untuk nafas panjang saat ada his
R/ Nafas panjang dapat mengalihkan perhatian dan mengurangi rasa sakit serta membuat ibu lebih tenang
6. Kolaborasi dengan dokter spesialis obgyn
R/ konsultasi dilakukan untuk penanganan preeklamsia oleh petugas kesehatan yang memiliki kemampuan untuk penanganan kegawatdarauratan obstetri dan neonatal
7. Pasang O2, infuse dan dower cateter
R/ memenuhi kebutuhan oksigen ibu, rehidrasi dan mengetahui output yang keluar.
8. Pemberian MgSO4 :
Ø Loading dose : 4 gr MgSO4 (20 ml dalam larutan MgSO4 20% atau 10 ml larutan MgSO4 40% dan 10 ml aquades) secara IV selama 15-20 menit.
Ø Maintenance dose : 5 gram di pantat kiri dan 5 gr di pantat kanan (12,5 ml dalam larutan MgSO4 40%). Untuk mengurangi nyeri dapat diberikan xylocain 2% yang tidak mengandung adrenalin pada suntikan IM. Di RSUD Dr.Soetomo Surabaya pemberian dosis rumatan MgSO4 yaitu 10 gram MgSO4 40% per syringe pump habis dalam waktu 10 jam atau drip RD5% 500cc + 6 gram MgSO4 40% habis dalam waktu 6-7 jam. Pemberian MgSO 4 dilanjutkan hingga 12 jam postpartum atau 25 jam bebas kejangR/ mencegah terjadinya kejang
9. Pemberian antihipertensi :
Ø Nifedipin 5-10 mg setiap 8 jam, dapat diberikan bersama-sama Methyldopa 250-500 mg setiap 8 jam. Nifedipin dapat diberikan ulang sub lingual 5-10 mg dalam waktu 30 menit pada keadaan tekanan sistolik ≥180 mmHg atau diastolik ≥110 mmHg (cukup 1 kali saja)
R/ menunrunkan tekanan darah
10. Lakukan pengaturan balance cairan, hitung input dan output cairan
R/ Pasien dengan preeklampsia berat sering mengalami oliguria dan cairan menjadi menumpuk pada organ penting termasuk paru-paru yang sering menyebabkan oedem paru dan henti nafas
11. Pertimbangkan terminasi kehamilan :
a. Induksi dengan drip oksitosin dikerjakan bila :
Ø NST baik
Ø Penderita belum inpartu dengan skor pelvik baik (Skor Bishop ≥ 5)
Jika serviks matang, lakukan induksi dengan oksitosin 5IU dalam 500ml dekstrose IV 8-40 tetes/mnt. Jika serviks belum matang, berikan prostaglandin atau misoprostol
b. Tindakan SC dikerjakan bila :
Ø NST jelek
Ø Kegagalan drip oksitosin
12. Observasi fase aktif di partograf: Tekanan darah setiap 4 jam, suhu badan tiap 2 jam, nadi setiap 30-60 menit, DJJ setiap 30 menit, kontraksi tiap 30 menit, pembukaan serviks setiap 4 jam, penurunan setiap 4 jam.
R/ Dengan menggunakan partograf, kemajuan persalinan dapat diketahui sesegera mungkin serta menghindari adanya keterlambatan merujuk.
13. Apabila pembukaan lengkap dan tanda gejala kala II muncul, percepat kala II dengan episiotomi/VE/forceps
R/ mencegah naiknya tekanan darah akibat mengejan yag terlalu kuat sehingga meningkatkan resiko kejang saat bersalin
14. Siapkan partus set dan obat-obatan yang diperlukan.
R/ Kelengkapan dan kesiapan alat-alat persalinan dapat mengurangi keteledoran yang dapat terjadi.
15. Periksa tekanan darah, suhu, nadi dan kandung kemih setelah persalinan
R/ Untuk mengetahui perkembangan kondisi ibu dan memastikan tidak terjadi komplikasi atau resiko potensial komplikasi.
16. Lanjutkan pemberian MgSO4 sampai dengan 12-24 jam pasca persalinan (kalau tidak ada kontra indikasi pemberian MgSO4)
R/ mencegah terjadinya kejang pasca salin
2.4.6 Penatalaksanaan
Langkah ini berisi tentang asuhan yang telah diberikan kepada klien berdasarkan rencana yang telah disusun sebelumnya untuk menangani diagnosa/masalah yang telah terindentifikasi.
2.4.7 Evaluasi
Langkah ini merupakan cara untuk mengevaluasi asuhan yang telah diberikan apakah telah memenuhi kebutuhan asuhan yang dibutuhkan klien.
Evaluasi tindakan :
Ø Normotensi
Ø Tidak ada oedem paru, payah jantung, stroke atau kerusakan organ dalam lainnya
Ø Bayi tidak mengalami fetal distress
Evaluasi proses :
Ø Tidak eklampsia
Ø Mengurangi kejadian asfiksia bayi baru lahir
Ø Bayi lahir cukup bulan dengan berat badan yang cukup
DAFTAR PUSTAKA
Cunningham et al. 2013. Obstetri Williams edisi 23. Jakarta: EGC
Departemen Kesehatan RI. 2000. Buku 1: Standart Pelayanan Kebidanan. Jakarta: Departemen Kesehatan
Doengoes, M E, 2000, Rencana Askep pedoman untuk perencanaan dan pendokumentasian perawatan pasien, Jakarta : EGC
Manuaba, I.G.B., dkk. 2012. Ilmu Kebidanan, Penyakit Kandungan dan KB. Jakarta: EGC
Mochtar, Rustam. 2002. Sinopsis Obstetri Jilid 2. Jakarta : EGC
Musbir, Wastidar. 2003. Etika dan Kode Etik Kebidanan. Jakarta: Pengurus Pusat IBI
Nugrahen, E. 2009. Asuhan Kebidanan Patologi. Yogyakarta: Pustaka Rihana
Oxxorn Harry, Forte William R. 2010. Ilmu Kebidanan: Patologi & Fisiologi Persalinan. Yogyakarta: YEM
Saifuddin. 2010. Buku Acuan Nasional Pelayanan Kesehatan Maternal dan Neonatal. Jakarta: Bina Pustaka Sarwono Prawirohardjo
Syafrudin dan Hamidah. 2009. Kebidanan Komunitas. Jakarta: EGC
Sofyan, Mustika. 2003. 50 tahun IBI: Bidan Menyongsong Masa Depan. Jakarta: Pengurus Pusat IBI
Winkjosastro, Hanifa, 2005, Ilmu Kebidanan, Jakarta : Yayasan Bina Pustaka Sarwono Prawirohardjo
___________, 2010. Buku Acuan Pelayanan Kesehatan Maternal dan Neonatal. Jakarta: YBPSP








0 comments:
Post a Comment